Störungen der körpereigenen Entgiftung und deren Therapie
Schadstoffbelastungen verursachen zahlreiche chronische Erkrankungen (Müller 2016). Insbesondere schlechte „Entgifter“, sogenannte poor metabolizer, entwickeln bei chronischer Exposition schneller neurodegenerative Erkrankungen oder/und chronische Entzündungen mit Beeinträchtigung des Immunsystems bis hin zur Entstehung von Krebs. CFS, MCS und Fibromyalgie sind u.a. Folge einer Schadstoffbelastung, die mit einer erhöhten Stickoxid- oder/und Peroxynitrit-Belastung einhergehen (Hill 2014). Daraus resultiert eine Störung der Mitochondrienfunktion, die eine verminderte ATP-Produktion zur Folge hat. ATP ist unerlässlich für die Lebensfunktion. Mit wenig ATP kommt es zur Beeinträchtigung des Stoffwechsels, des Immunsystems, des hormonellen und neurohormonellen Systems, des Verdauungssystems etc. Ohne ATP gibt es kein Leben. Ein chronisches Energiedefizit in neuronalen Zellen mündet in chronische Müdigkeit, schnelle Erschöpfung und Konzentrationsmangel respektive einem Chronischen Müdigkeitssyndrom (Freye 2016).
Die physiologische Entgiftung
Die physiologische Entgiftung des menschlichen Organismus wird Biotransformation genannt, weil Schadstoffe nur durch eine biochemische Umwandlung den Körper verlassen können. Diese erfolgt in 3 Phasen.
Die Phase I ist zunächst eine Giftung, da bei dieser biochemischen Reaktion noch giftigere Metabolite entstehen. Dieser Vorgang wird über das Cytochrom P450-System v. a. in der Leber gesteuert. Besteht eine Hemmung der Phase I-Enzyme können die Toxine nicht in ausreichendem Maße transformiert werden. Da die meisten Umweltgifte fettlöslich sind, werden sie vor allem im Fettgewebe gespeichert, auch zum Drüsengewebe besteht eine hohe Affinität. Die verbleibenden, nicht ausgeschiedenen Gifte können bei ausreichend langer „Einwirkzeit“ chronische Entzündung und Krebswachstum induzieren. Eine Inhibition eines Cytochroms kann auch zur Folge haben, dass z. B. Medikamente, die über dieses Enzym metabolisiert werden, nicht mehr abgebaut werden können. Dadurch kommt es im Körper zu einer Kumulation und den damit einhergehenden Nebenwirkungen bis hin zur Intoxikation (Fabig 2003).
Die aggressiven Substanzen, die in der Phase I entstehen, können Zellstrukturen zerstören, wenn der Körper keinen ausreichenden Schutz bieten kann (Robert Koch Institut/Schulz 2004/2002).
Die Entschärfung der hochtoxischen Zwischenprodukte wird als Phase II bezeichnet. Hier findet die Kopplung an Methyl-, Acetyl- und Schwefelgruppen, an reduziertes Glutathion (GSH), Taurin und Glycin sowie Glucuronsäure statt. GSH ist eines der wichtigsten Antioxidantien. Es ist ein Tripetid bestehend aus Glycin, Cystein und Glutamin.
Dabei wird es kontinuierlich verbraucht, indem es selbst bei dieser Aufgabe oxidiert (Protonenabgabe) wird. R-Alpha-Liponsäure und NADPH können das oxidierte Glutathion (GSSG) mit Hilfe der Glutathion-Reduktase wieder zu GSH recyceln (reduzieren) (Heinrich 2014). Wird GSH therapeutischerseits iv. appliziert, erhöht es lediglich den extrazellulären Blutspiegel. Noch wichtiger ist aber ein hoher intrazellulärer und -mitochondrialer Spiegel, um die dort im Stoffwechsel entstandenen Radikale abzupuffern.
Die Phase II ist damit die eigentliche Entgiftung. Liegt hier eine Insuffizienz oder Einschränkung vor, findet verständlicherweise eine stärkere Schädigung der Zellbestandteile mit erhöhtem oxidativen und nitrosativen Stress statt. Bei einer geplanten Entgiftung ist auf die Suffizienz der Phase II besonders zu achten, bevor Schadstoffe mobilisiert werden (RKI/Schulz et al 2004/2002, Lüllmann et al 2003, Horn 2015). Erst in der Phase III werden die fett oder wasserlöslich gemachten Giftstoffe ausgeschieden.
Das ist die sogenannte Transportphase. Über bestimmte Transportproteine (MRP 2) werden die Toxine aus der Zelle hinausbefördert. Die fettlöslich gemachten Gifte gelangen mit der Galle durch den Sphinkter Oddi in den Dünndarm und sollen mit dem Stuhl ausgeschieden werden. Die wasserlöslichen kommen über das Blut zur Niere und verlassen den Körper mit dem Urin (Heinrich 2014 S. 776–781).
Bei der Ausscheidung der Gifte mit der Galle kommt es zur Rückresorption über die Darmschleimhaut, dabei entsteht eine erneute Giftbelastung für den Körper. Wird diesem Aspekt therapeutisch keine Rechnung getragen, kann der Patient „Giftungssymptome“ entwickeln, obwohl man ihn entgiftet (Freye 2016). Der enterohepatische Kreislauf bringt die nun gerade ausgeschiedenen Stoffe wieder zurück zur Leber. Der Circulus vitiosus ist geschlossen. Der Darm ist also die Lücke in einer funktionierenden Entgiftung.
Therapie einer Entgiftungsstörung
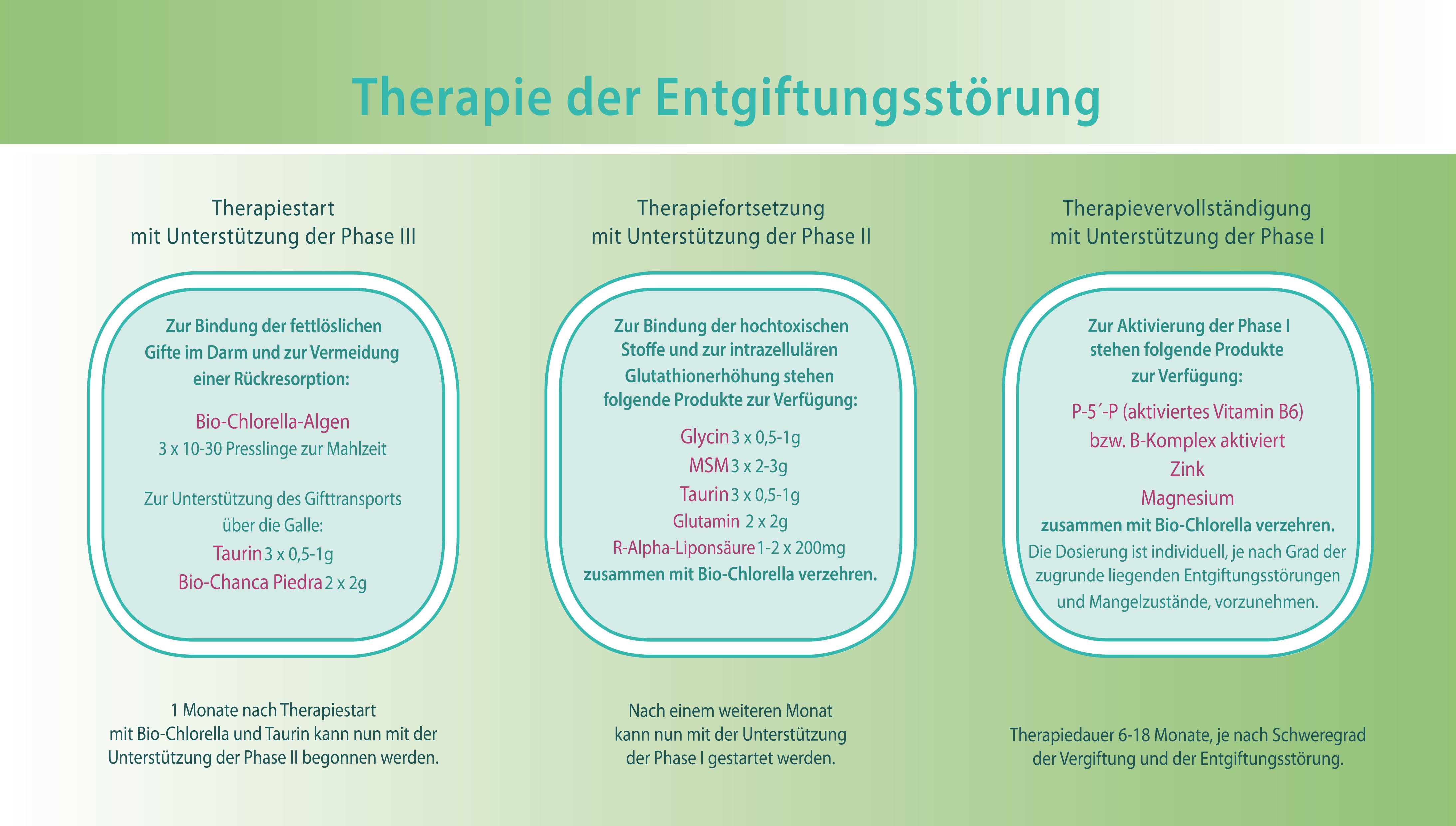
Die Therapie einer Entgiftungsstörung oder Unterstützung der physiologischen Detoxifikation läuft daher in umgekehrter Reihenfolge mit der Unterstützung der Phase III über die Verbesserung der Phase II bis zur Aktivierung der Phase I.
Es ist daher naheliegend, in der Entgiftungstherapie zunächst die Rückresorption zu unterbinden, damit die mit der Galle in den Darm gelangten Gifte auch vollständig mit dem Stuhl ausgeschieden werden. Dazu eignet sich besonders die Chlorella-Alge, da sie ein hohes Bindevermögen hat und zusätzlich zur Schwermetallbindung auch andere Toxine wie z. B. Dioxin und Glyphosat an sich koppeln kann.
Chlorella
Chlorella sollte zur Mahlzeit genommen werden. So mischt sie sich mit dem Speisebrei und hat dort schon erste entgiftende Effekte auf die zugeführte Nahrung. Da die toxinhaltige Gallenflüssigkeit erst in das Duodenum gelangt, wenn der Magen seinen Speisebrei in den Dünndarm abgibt, ist dann die Chlorella zum richtigen Zeitpunkt am richtigen Ort. Dabei ist selbstverständlich auf eine schadstoffarme Alge zu achten. In aller Regel erfüllen das die meisten biozertifizierten Produkte.
Besteht eine Unverträglichkeit auf Chlorella, muss auf alternative Bindemittel wie Palsaneu Trinkmoor® oder Bio-Flohsamenschalenpulver ausgewichen werden. Sie bieten dem Körper allerdings keine weiteren Substanzen, die für die Entgiftung auch wichtig sind. Chlorella spendet zusätzlich Methylgruppen (wichtig für die Phase II = Methylierung der hochtoxischen Zwischenprodukte), Aminosäuren, Eisen und Vitamin B12, sie besitzen einen antioxidativen Effekt (Liebke 2007).
Die Darmschleimhautintegrität
Der Körper hat es geschickt eingerichtet. Liegt ein Leaky-Gut-Syndrom vor, wird über eine negative feedback-Hemmung die MRP2-Exprimierung heruntergefahren (Quicksilver Scientific). Das sind Transportproteine, die Glucuronsäure- oder Glutathionkonjugate von der Leberzelle in die Gallekanälchen befördern. Es gibt zahlreiche weitere Transportproteine, die die Gallenbildung regulieren. Der Körper stoppt seine Entgiftung, da er erkennt, dass die Gifte in besonderem Maße wieder rückresorbiert werden, wenn der Darm eine erhöhte Permeabilität aufweist. Hohe hepatozelluläre Konzentrationen von Gallensäuren schädigen die Leberzelle und führen über Apoptose zum Leberzelltod (Heinrich 2014, S. 781). Daher ist zu Beginn einer Entgiftung, grundsätzlich als erstes ein Leaky-Gut-Syndrom zu behandeln. Das kann das Meiden bestimmter Nahrungsmittelallergene (insbesondere Gluten) bedeuten. Eine Schwermetallbelastung sollte reduziert werden, da sie zu einer Erhöhung der Permeabilität der Darmmukosa führt (Höhne 2016). Durch das Schlucken von metallhaltigem Speichel bei Zahnversorgung mit Amalgam/Goldlegierungen oder einer kieferorthopädischen Versorgung mit Brackets/ Retainer sowie dem regelmäßigen Verzehr von Fisch (Tributylzinn, Blei und Quecksilber) kann es zu einer relevanten Belastung kommen.
Auch eine Laktose- oder Histaminintoleranz sowie eine Fruktosemalabsorption können ursächlich für das Leaky-Gut-Syndrom verantwortlich sein. Eine Parasitose oder intestinale Candidose und Dysbiose ist als weitere Ursache auszuschließen. Die Zonulin- und I-FABP-Werte im Serum sowie L-1Anitrypsin im Stuhl geben uns zuverlässig Information über die Darmschleimhautintegrität. Zur schnellen Abheilung der geschädigten Darmmukosa stehen uns Glutamin, Zink, Palsaneu Trinkmoor®, Aktive Kulturen, Vitamin B-Komplex aktiviert und Vitamin D sowie Gerbstoffe zur Verfügung.
Ist die Darmschleimhautintegrität wiederhergestellt und die Rückresorption von Schadstoffen über den enterohephatischen Kreislauf durch Chlorella-Gabe unterbunden, richtet sich der Blick auf die weiteren Transportwege hin zum großen Gallengang und den kleinen Lebergallengängen sowie dem Sphinkter Oddi.
Chanca Piedra
Liegen Gallensteine vor (immerhin gibt es 150.000 Cholezystektomien jährlich in Deutschland) ist der Gallenabfluss behindert und die Gifte stauen sich. Gleiches besteht auch bei spastischen Zuständen des Sphinkters Oddi. Hulda Clark und Andreas Moritz haben die Leberreinigung beschrieben. Sie kann Cholesterin- oder Bilirubinsteine hinausbefördern (Moritz 2013). Diese Therapie kann jedoch belastend für den Organismus sein, nicht jeder ist dafür geeignet.
Als Alternative gibt es die Möglichkeit, mit Chanca Piedra (Phyllanthus niruri) und 16 % Magnesiumcitrat zu behandeln. Magnesium stellt den Sphinkter und die Gallengänge weit. Dabei ist die Dosierung so hoch zu wählen, dass die meist obstipierten „Gallenpatienten“ wieder regelmäßig gut geformten Stuhlgang haben. 16 % Magnesiumcitrat schmeckt nicht bitter, so wie das zur Leberreinigung verwendete Bittersalz (Magnesiumsulfat), hat aber den gleichen starken relaxierenden Einfluss auf die glatte Muskulatur der abführenden Gallengänge und des Sphinkters. Chanca Piedra besitzt einen steinauflösenden Effekt (Boim 2010).
Die Einnahme ist über einen längeren Zeitraum von ½ bis 1 ½ Jahren notwendig. Gegebenenfalls sogar deutlich länger, wenn sich die Faktoren, die zur Steinbildung führen, nicht ändern oder abgeschafft werden (z. B. regelmäßige Einnahme eines Statins, proteinreiche Kost, regelmäßiger Alkoholkonsum, unbehandelte HPU = Hämopyrrollactamurie, erhöhte Stickstoffmonoxidbelastung, Stress, etc.).
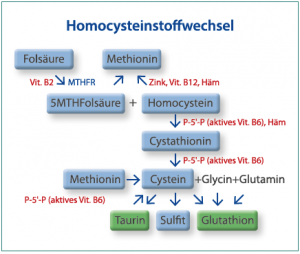
Die Galle setzt sich aus Cholesterin, Lecithin und konjugierten Gallensäuren zusammen. Ist das Mischungsverhältnis nicht korrekt, steigt das Risiko für eine Gallensteinbildung; der lithogene Index ist erhöht. Zur Konjugation der Gallensäuren wird Taurin oder Glycin benötigt. Beide Stoffe dienen auch in der Phase II zur Bindung von Schadstoffen (Horn 2015). Insbesondere bei einer weitverbreiteten, in der Schulmedizin aber nicht gelehrten Stoffwechselstörung, die Hämopyrrollactamurie (HPU), kommt es zur Taurinverarmung (Ritter 2015, Kampsteeg 2012). Der Körper kann aufgrund eines P-5‘-P-(Pyridoxal-5- Phosphat = aktiviertes Vitamin B6) und Häm-Mangels kein oder nur noch wenig Taurin herstellen.
Taurin
Die Gabe von Taurin ist für drei weitere Reaktionen wichtig: Taurin wird zu Methionin und Cystein (eine der Aminosäuren, die für die GSH-Synthese benötigt wird) unter Freisetzung von P-5‘-P abgebaut. Dadurch lässt sich ein vermindertes GSH intrazellulär erhöhen. Gleichzeitig ist es Unterstützung der Phase II, da es für die Konjugation der hochtoxischen Zwischenmetabolite zur Verfügung steht. Taurin selbst ist auch ein NO-Scavenger (fängt Stickoxide) und verringert die Sensitivität des Glutamatrezeptors (Burgerstein 2002).
Erhöhte Cholesterinwerte lassen sich durch Gabe von R-Alpha-Liponsäure, Taurin und Methylcobalamin bessern, da sie als NO-Scavenger fungieren. Stickstoffmonoxide (NO) hemmen das Enzym 7-alpha-Hydroxylase, welches Cholesterin zur Gallensäure umwandelt.
Erhöhtes Cholesterin ist Ausdruck einer zu kohlenhydratlastigen Kost oder/und eines Kompensationsversuches (fungiert als sekundäres Antioxidanz) (Kuklinski 2015). Da Cholesterin auch Ausgangssubstanz für weibliche und männliche Geschlechtshormone sowie von Glukokortikoiden ist, stellt die Menge an P-5‘-P und Häm einen limitierenden Faktor für die Synthese von Pregnenolon (Prohormon der Steroidhormonsynthese) aus Cholesterin dar – umso mehr staut sich das Cholesterin. Wird die HPU (eine Hämsynthesestörung) mit P-5‘-P behandelt, kann wieder mehr Häm hergestellt werden; Häm ist Co-Faktor des Enzyms Cholesterin-Monooxygenase, das die Reaktion zum Pregnenolon katalysiert (Kuklinski 2015 und 2012).
Aber Vorsicht! Nicht zu schnell mit der Therapie der HPU beginnen, dazu muss erst sichergestellt sein, dass auch die Phase II suffizient arbeitet. Denn mit der HPU-Therapie (v. a. die Gabe von P-5‘-P und anderen aktivierten B-Vitaminen) wird auch die Phase I aktiviert. Würde jetzt schon P-5‘-P gegeben, erfolgt eine bessere Hämproduktion und die Cytochrom-Synthese liefe damit wieder auf vollen Touren. Denn Häm zusammen mit Apoprotein wird zur Cytochromherstellung benötigt (Heinrich 2014, S. 380–384). Bei einer besser funktionierenden Phase I entstehen viele freie Radikale, womit eine insuffiziente Phase II überfordert wäre. Dadurch werden Gewebeschäden verursacht, auch Krebs kann sich entwickeln. Eine verfrühte Phase I-Unterstützung kann Nebenwirkungen wie Kopf- und Muskelschmerzen, Migräne, psychische Veränderungen (depressive Verstimmungen) oder eine Verschlimmerung der Grundsymptomatik hervorrufen – genauso, als wäre die Rückresoption über den enterohepatischen Kreislauf nicht unterbunden worden. Der nächste Schritt ist also die Unterstützung der Phase II, sofern sie einer bedarf. Die intrazelluläre Bestimmung R-Alpha-Liponsäure von GSH und eine einfache Bilirubinanalyse ermöglichen den Einblick in die Funktionstüchtigkeit der Phase II (von Baehr 2017). Liegen Defizite des reduzierten Glutathions vor, können wir mit der Gabe von Taurin, Glycin und Glutamin den GSH-Spiegel intrazellulär erhöhen. Da sich Taurin in Cystein und Methionin spaltet, liegen dann alle drei Aminosäuren in hoher Konzentration im Blut und in Folge dann intrazellulär zur Synthese des GSH vor. Zeigt sich ein M. Meulengracht (erhöhte Bilirubin-Werte) ist grundsätzlich eine Unterstützung der Phase II anzustreben, da 30% aller Konjugationen (Kopplungen) über Glucuronsäure laufen. Ein M. Meulengracht-Patient ist ein poor-metabolizer der Phase II, ein lang unbehandelter schwerer HPU-Patient ein poor-metabolizer der Phasen I und II. Hier können mit der Gabe von MSM, Taurin, Glycin, Glutamin, R-Alpha-Liponsäure und 5MTHF deutliche Verbesserungen der Phase II erzielt werden.
Erst wenn die Gifte definitiv abtransportiert werden, kann mit einer Mobilisierung der Gifte (Aktivierung der Phase I) gestartet werden. Es ist also sicherzustellen, dass die Phasen III und II gut funktionieren.
MSM
Auch MSM (Methyl-Sulfonyl-Methan – eine in der Leber hergestellte körpereigene Substanz) dient therapeutisch zur GSH-Syntheseverbesserung, indem es u. a. Thioether bindet und das GSH-System dadurch entlastet wird. Thioether sind Leichengifte, die sich bilden, wenn Zähne beherdet sind, eine Kieferostitis oder FDOK (fettige Kieferostitis) besteht. Thioether kann die ATP-Synthese bis zu 70 % einschränken. FDOKs und Kieferostitiden sind nur in 30 % der Fälle auf einer normalen Röntgenaufnahme sichtbar. Ein dentales CT oder DVT kann hier Aufklärung bringen (Lechner 2006, Höhne 2016).
MSM steigert die GSH-Synthese und trägt zu einer Erhöhung des Körperschwefels bei. Schwefel ist in der Phase II der Entgiftung wichtig, um die Sulfatierung der hochtoxischen Zwischenprodukte vornehmen zu können. Außerdem trägt es wie die Chlorella-Alge zur Versorgung mit Methylgruppen bei (Liebke 2014, Burgerstein 2002). Durch Methylierung der hochtoxischen Zwischenmetabolite der Phase I können potenzielle Gewebeschäden verhindert werden.
R-Alpha-Liponsäure
R-Alpha-Liponsäure (R-ALA) kann oxidiertes Glutathion (GSSG) wieder in die reduzierte Form überführen. Ob die Gabe notwendig ist, erkennen wir an einem isolierten GSH-Mangel in Lymphozyten und/oder NK-Zellen, in den Monozyten herrscht kein Defizit. R-ALA dient aber auch unabhängig von den 3 Entgiftungsphasen zur direkten Chelatierung von Schwermetallen intrazellulär und im Gehirn, da es fettlöslich ist und die Blut-Hirn-Schranke überwinden kann. Es verbessert entscheidend die ATP-Synthese und reduziert damit eine potenzielle Laktatazidose. R-ALA inhibiert den NO/ONOO-Mechanismus (Pall 2007); es ist ein Peroxinitrit-Kontrahent, entschärft auch andere zahlreiche freie Radikale und wirkt damit stark antioxidativ. R-ALA hat ein niedrigeres Redoxpotential als GSH (es recycelt auch Coenzym Q10, Vitamin E und C). Es wirkt entzündungshemmend (NFƙB wird inhibiert), ist neuroprotektiv sowie – regenerierend und stimuliert die Entgiftungsphase II (unterstützt die Leber durch erhöhte Expression von Katalase, SOD und GPX) (Pies 2015, Burgerstein 2002).
P-5′-P bzw. Vitamin B-Komplex aktiviert
Mit suffizienter Phase II wird jetzt die Phase I aktiviert und die HPU bzw. verminderte Enzymaktivitäten therapiert. Dazu sind P-5‘-P (aktiviertes Vitamin B6) und weitere aktivierte B-Vitamine nötig (Vitamin B3 und B5 setzen die NFƙB-Aktivität herab und inhibieren die Zytokin- Stimulation, Vitamin B1, B2, B3, B5 und R-ALA sind für die ATP-Produktion unerlässlich) (Freye 2016). Die Gabe von Zink, Magnesium, Kupfer, Chrom, Molybdän und Mangan hängt von den im Vollblut gemessenen Mangelzuständen ab. Nicht bei jeder HPU kommt es zum Mangel von allen Mineralien/Spurenelementen. Zink, Kupfer und Mangan sind essenzielle Bestandteile der Superoxiddismutase (SOD).
Bei der HPU kann es nicht nur zu einem Taurin-Mangel, sondern auch zu einem Glutathion-Mangel (Phase II-Störung) kommen, da für die Synthese aus Homocystein zum Cystein (als Baustein von GSH) Häm und P-5‘-P nötig sind (siehe Abb. Homocysteinstoffwechsel).
Je ausgeprägter die HPU, je älter der HPU-Patient, umso schwerer die Defizite, umso langsamer sollte therapiert werden! Viele HPU-Patienten entwickeln eine Histaminintoleranz. Für eine gute DAO-Aktivität (das Enzym, das Histamin abbaut) ist P-5‘-P, die dem unbehandelten HPU-Patienten fehlt, notwendig. Ist Kupfer defizitär (eine mögliche Folge der HPU), so kann durch die orale Ergänzung die DAO-Aktivität gesteigert werden. Es besteht damit die Aussicht die Histaminintoleranz zu verlieren, sofern es nicht genetisch bedingt ist.
Jetzt, da durch Gabe von P-5‘-P die Häm- und damit die Cytochromsynthese angestoßen werden, kann auch wieder ATP hergestellt werden.
Als Bestandteil des dritten Komplexes der Atmungskette dient das hämhaltige Cytochrom b. Für die Funktionsfähigkeit des vierten Komplexes spielt das hämhaltige Cytochrom c eine entscheidende Rolle. Unbehandelte HPU-Patienten haben deshalb oft einen ausgeprägten intrazellulären ATP-Mangel, eine sekundäre Mitochondriopathie. (Kampsteeg 2012, Ritter 2015).
Die Therapie einer Entgiftungsstörung läuft also über Wiederherstellung der Darmschleimhautintegrität als erstes, einer Unterstützung der Phase III in Folge, einer Verbesserung der Phase II als nächstes bis zur Aktivierung der Phase I zum Schluss.
Selenmethionin
Unabhängig von der physiologischen 3-Phasen-Entgiftung gibt es weitere Optionen, die Entgiftung zu unterstützen und den Körper vor Giften zu schützen: Dazu zählt v. a. die Unterstützung der Glutathionperoxidase (GSH-abhängige Reaktion zur Abwehr von zellulärem oxidativen Stress) mit L-Selenomethionin. Es ist die organische Form und spendet dem Körper gleichzeitig Methionin, das für die Methylierung der DNA ein wichtiger Ausgangsstoff ist.
Europa ist ein Selenmangelgebiet. Die Referenzwerte der Labore sind entsprechend niedrig. In anderen Ländern, die keinen Selenmangel aufweisen, liegen die Referenzwerte weitaus höher.
Selen wird für die Umwandlung von fT4 in fT3 benötigt. Liegt ein Selen-Mangel vor, funktionieren die Deionidasen nur unzureichend; es kommt zur Konversionsstörung (fT3-Mangel). Selen ist wichtig, um die Schilddrüse vor oxidativen Stress zu schützen. Es fungiert als Peroxinitrit- Fänger und bindet selbst Schwermetalle (Burgerstein 2002).
Selen besitzt eine höhere Affinität zu Quecksilber als die SH-Gruppen unserer Enzyme. Daher führt eine Quecksilberbelastung aus Fisch oder Amalgamfüllungen per se zu einem höheren Selenbedarf. Es findet eine Bildung von Selen-Quecksilber-Komplexen statt, die ausgeschieden werden können. Dabei wird Selen verbraucht und muss entsprechend in ausreichender Menge wieder zugeführt werden.
Durch langfristige Gabe von täglich 200–300 μg organischem Selen kann die TPO-Antikörper-Synthese deutlich reduziert werden. So ist es möglich, bei einer Hashimoto- Thyreoiditis den Selbstzerstörungsprozess der Schilddrüse zu stoppen. Höhere Vollblut-Selenwerte bis 250 μg/l sind durchaus akzeptabel. Wichtig bei der Therapie einer Hashimoto-Thyreoiditis ist es, eine potenzielle Schwermetallbelastung zu reduzieren und eine mögliche HPU zu behandeln; die HPU ist häufig mit Hashimoto assoziiert.
Zinkcitrat
Zink spielt im Rahmen der Entgiftung ebenfalls eine wichtige Rolle. Es wird durch Quecksilber oder Blei von seinen Rezeptoren verdrängt und geht so dem Körper verloren. Durch Gabe von Zink kann nun in umgekehrter Weise Quecksilber oder Blei wieder gelöst werden. HPU’ler haben allein durch ihre Stoffwechselstörung bereits häufig einen Zinkmangel.
Um einen ausreichenden Anstieg des Vollblutzinkspiegels zu erreichen, ist es teilweise notwendig bis zu 100 mg Zinkcitrat über einen längeren Zeitraum zu ergänzen. Zink ist am besten auf nüchternen Magen einzunehmen, so ist die Aufnahme über die Darmschleimhaut deutlich besser. Die gleichzeitige Einnahme von Zink und Selen sollte aus Resorptionsgründen vermieden werden.
Bei länger hochdosierter Supplementierung sind die Kupfer- und Eisenspiegel zu kontrollieren.
Resümee
Da es hier um die Ausschleusung von Giften geht, sollte bei der Wahl der eingesetzten Produkte unbedingt auf einen Verzicht von Additiva geachtet werden. Auch Additiva müssen metabolisiert werden, um ausgeschieden werden zu können. Die Substanzen Magnesiumstearat und Stearinsäure sind abzulehnen, da sie als Bausteine für Biofilme im Darm dienen. Keime können sich in Biofilmen verstecken und sich so dem Immunsystem entziehen (Klinghardt, Zappe 2016, Schaller 2014). Zur Behandlung bereits ausgebildeter Biofilme steht Zistrosentee zur Verfügung (Hannig et al 2008).
Eine Verbesserung des Befindens tritt meist langsam ein. Das kann mehrere Monate bis Jahre dauern. Die Länge und Intensität der Entgiftungstherapie ist abhängig von der genetischen Konstellation der Entgiftungsenzyme, der Toxinbelastung und dem Toxin selbst (Zinn ist z. B. wesentlich toxischer als Quecksilber). Bei einer Entgiftung sollte auch immer auf eine gute Unterstützung der psychischen Situation geachtet werden: Die Freisetzung von Toxinen kann mit einer Aktivierung unbewusster seelischer Konflikte einhergehen. Auch die Schadstoffquelle gehört beseitigt oder zumindest minimiert. Das kann bedeuten, einen beherdeten Zahn extrahieren zu lassen, Amalgamfüllungen oder Goldkronen zu entfernen (Graf 2010, Graf 2016) oder aber häusliche Sanierungsmaßnahmen aufgrund einer Schimmelpilzbelastung oder anderer Wohngifte zu veranlassen.
Ist die Matrix weitgehend frei von Toxinen, verschwinden unterschiedlichste Symptome oder bessern sich erheblich. Die Mitochondrien können wieder genügend ATP produzieren, der Stoffwechsel und das Immunsystem funktionieren wieder normal (Pischinger 2010). Eventuell verbleibende Beschwerden sind dann einfacher und schneller zu beheben, die eingesetzten Therapien sind wirkungsvoller und man benötigt weniger Substrat. Eine potenzielle Behandlung von chronischer Keimbelastung wie z. B. der Borreliose (Hopf-Seidel 2008) kann sich erübrigen oder ist wesentlich erfolgsversprechender, da der Körper jetzt fähig ist, die bei der Keimabtötung entstehenden Toxine selbst zu entgiften.
Dr. med. Birgitt Theuerkauf, Hamburg
Ärztin, Naturheilverfahren,
umweltmedizinische Schwerpunktpraxis
birgitt.theuerkauf@gmx.de
Literatur
Boim M.A., Heilberg I.P., Schor N.:
Phyllanthus niruri as a promising alternative treatment for nephro-lithiasis, Int Braz J Urol 2010 Nov-Dec, 36(6): S. 657–664
Burgerstein L., Zimmermann M., Schurgast H., Burgerstein U.P.:
Burgersteins Handbuch der Nährstoffe, Stuttgart: Karl F. Haug Fachbuchverlag, 2002
Fabig KR.:
Polymorphismen in der Umweltmedizin. Erfahrungen und Indikationen, Umwelt Medizin Gesellschaft 16: 103–111, 2003
Freye E.:
Mitochondriopathien, München: Elsevier GmbH, München: Urban & Fischer Verlag, 2016
Graf K.:
Störfeld Zahn, München: Elsevier GmbH Deutschland, 2010, 102–108
Graf J., Graf K.:
Praxis der Umwelt-Zahnmedizin, Ist die labormedizinische Überprüfung wurzelbehandelter Zähne ausreichend zur gesundheitlichen Risikobeurteilung beim chronisch Kranken?, UMG 4/2016 S. 40–43
Hannig C., Spitzmüller B., Al-Ahmad A., Hannig M.:
Effects of Cistus-tea on bacterial colonization and enzymes activities of the in situ pellicle, J Dent 2008 Jul
Heinrich P., Müller M., Graeve, L.:
Löffler/Petrides, Biochemie und Pathobiochemie, Berlin Heidelberg: Springer Verlag, 2014, S. 380–384, S. 776–781
Hill H.-U.:
Umweltschadstoffe und Neurodegenerative Erkrankungen des Gehirns, Aachen: Shaker Verlag, 2014, 1–3
Höhne L.:
Belastung des Gastrointestinaltrakts durch Zahnersatz, kieferorthopädische Materialien und lokale Entzündungsprozesse im Mund-Kiefer-Bereich, UMG 2/2016, S. 24–28
Hopf-Seidel, P.:
Krank nach Zeckenstich, Borreliose erkennen und wirksam behandeln, München: Knaur TB, 2008 Horn F.: Biochemie des Menschen, Stuttgart: Thieme-Verlag, 2015
Kampsteeg J.:
HPU und dann …? Kerkrade: KEAC, 2012
Klinghardt D., Zappe A.:
Die biologische Behandlung der Lyme-Borreliose, INK Verlag, 2016, 45–47 und 263–265
Kuklinski B., Schemionek A.:
Mitochondrientherapie – die Alternative, Bielefeld: Aurum in Kamphausen Verlag, 2015, 143–147
Kuklinski B., van Lunteren I.:
Gesünder mit Mikronährstoffen, Bielefeld: Aurum: Kamphausen Verlag, 2012, 150–157
Lechner J.:
Der Feind in meinem Mund, München: Eigenverlag 2006
Liebke F.:
Doktor Chlorella, REMERC & LHEIW Verlagskontor, 2007
Liebke F.:
MSM – eine Supersubstanz der Natur, Kirchzarten bei Freiburg: VAK Verlags GmbH, 2014
Lüllmann H., Mohr K., Wehling M.:
Pharmakologie und Toxikologie, Stuttgart: Thieme-Verlag, 2002
Moritz A.:
Die wundersame Leber-Gallenblasenreinigung, Bad Lausick: Voxverlag 2013
Mutter J.:
Lass Dich nicht vergiften, München: Gräfe und Unzer Verlag, 2012
Müller K.E.:
Reizvermeidung, antiinflammatorische Therapiemaßnahmen und Stressregulation, UMG 2/2016 S. 19–23
Pall M.:
Explaining Unexplained Illness, New York: Harrington Park Press, 2007
Pies J.:
Alpha-Liponsäure – das Multitalent, Kirchzarten bei Freiburg: VAK Verlags GmbH, 2015
Pischinger A. neubearbeitet von Heine H.:
Das System der Grundregulation: Grundlagen einer ganzheitsbiologischen Medizin, Stuttgart: Karl F. Haug Verlag in MVS Medizinverlage, 2010
Quicksilver Scientific:
The Human Detoxification System
Ritter T., Baumeister-Jesch L.:
Stoffwechselstörung HPU, Kirchzarten bei Freiburg: VAK Verlags GmbH, 2015, 13–36
Robert Koch Institut:
Schulz Th., Degen G., Foth H. et al.: Genetische Polymorphismen (Sequenzvariationen) von Fremdstoffmetabolisierenden Enzymen und ihre Bedeutung in der Umweltmedizin Mitteilung der Kommission „Methoden, 2002 und Qualitätssicherung in der Umweltmedizin“ Bundesgesundheitsbl — Gesundheitsforsch -Gesundheitsschutz 47: 1115–1123, Springer Medizin Verlag, 2004
Schaller J. MD MAR, Mountjoy K., MS:
Combating Biofilms — Why Your Antibiotics And Antifungals fail, 2014
Von Baehr V., Kohl A.:
Immunologische und immuntoxikologische Labordiagnostik bei Krebspatienten und deren therapeutische Konsequenzen, UMG 1/2017, 19–23